「治験で死亡事故はあったの?」
「治験の副作用で後遺症が残ることはあるの?」
「治験の高額な報酬は危険度が高いから?」
治験に対して、このような印象や疑問を持たれる方も多いのではないでしょうか。
この記事では、過去に国内外で報告された死亡例や副作用リスクについて詳しく解説し、治験に対する誤解を解消することで、不安を抱える方が冷静かつ安心して判断できる材料をお届けします。
治験の安全性を支える仕組み
はじめに、治験に参加する方々の安全を守るために、どのような仕組みが整えられているのか、順を追ってみていきましょう。
治験では、日本でまだ承認されていない「薬の候補(治験薬)」を扱うため、予期できない副作用が起こる可能性はゼロではありません。そのため治験は、国際的な倫理基準や法律に基づく厳格なルールのもと、安全性を最優先に設計されています。
なお、治験というと新薬のイメージが強いですが、それだけではありません。例えば、以下のような薬も治験を実施する必要があります。
- ジェネリック医薬品:既に処方・販売されている薬と同じ成分で作られたもの。一般的に「治験バイト」と呼ばれることの多い入院タイプの治験の多くが、これに該当します。
- 海外で承認済みの薬:日本では未承認だが、海外ではすでに使用されている薬。
こうした背景を踏まえ、次に治験を支える「基準と規制」「リスク管理の取り組み」を見ていきましょう。
厳格な基準と規制
大前提として、治験は参加者の安全を最優先に実施され、以下の国際基準や国内規制に基づき、治験の透明性と安全性が厳しく管理されています。
- ヘルシンキ宣言
世界医師会が採択した国際的な倫理基準で、参加者の人権と安全が最優先されます。 - GCP(医薬品臨床試験の実施基準)
厚生労働省が定めた国内基準で、治験の計画・実施・データ管理が科学的かつ倫理的に行われることを保証します。 - 治験審査委員会(IRB)
治験の計画が倫理的・科学的に妥当であるか、副作用リスクが適切に管理されているかを審査します。
リスクを最小限にする取り組み
治験では、副作用リスクをできるだけ抑えるため、初期段階はごく少量から投与し、慎重に増量していく設計が取られています。
また治験では、通常の診療より検査や通院の頻度が高く設定されており、異常が見つかった場合には投与中止や治療への切り替えなど、迅速な対応が取られます。
さらに、新薬の開発には9〜17年という長い期間と約500億円もの費用がかかるため、副作用による健康被害は参加者だけでなく製薬企業にとっても極めて大きなリスクです。そのため治験は慎重かつ安全に実施されています。

治験に興味はあるけど、「自分でも参加できる?」「どれくらい拘束される?」「謝礼はどのくらい?」が分からない。そのまま応募すると、事前検診で落ちたり、日程や制限で後悔しがちです。 このページでは、治験が初めての方向けに、次の4つを必要なところだけ絞って整理しました。 ① 参加できる条件(落ちやすい...
インフォームド・コンセント
治験に参加する前には、期待される効果や起こり得る副作用、その発生確率などについて詳しい説明が行われます。
この説明は「インフォームド・コンセント(同意説明)」と呼ばれ、治験参加者が内容を十分理解したうえで参加を決定できる仕組みとなっています。
治験を途中でやめたいと思ったら
治験は、あなた自身の自由意思で参加するものであり、その意思は最大限に尊重されます。そのため、治験への参加は、開始前でも途中でも、いつでも辞退することが可能です。
万一、治験を途中で辞退した場合でも、それまでの参加日数や負担に応じて謝礼が支払われるケースが一般的です。
ただし、以下の点にはご注意ください。
- 規則違反や悪質な行為の場合
治験中に規則を破ったり、不適切な行動を取った結果、治験が中止や脱落となった場合には、謝礼が支払われないことがあります。 - 治験全体への影響
辞退が突然であった場合、参加者数が不足して治験そのものが中止となる可能性があります。その場合、他の参加者や治験全体に影響を与えてしまうことも考えられます。治験への参加を検討する際は、こうした影響についても理解したうえで、慎重に判断してください。 - 薬の服用後の辞退
すでに治験薬の服用が始まった場合は、安全性確認のため、辞退後も一定期間、経過観察のために通院が必要となる場合があります。
治験は新薬の開発に欠かせない重要なプロセスであり、多くの方の協力が不可欠です。ご自身の健康や状況を最優先しつつも、治験の重要性や他の参加者への影響を考慮して、適切な判断をお願いします。
治験の副作用
副作用という言葉を聞くと、つい危険なものを想像しがちですが、その程度はさまざまです。
治験に限った話ではなく、薬である以上、副作用は少なからず起こり得ます。
例えば、副作用として挙げられるものには以下のような症状があります。
万が一の場合でも適切な補償がある
万一、治験中に副作用が発生した場合でも、治験実施施設には医師や看護師が常駐しており、速やかに検査や治療を受けることができます。
さらに、製薬企業や治験実施医療機関に過失がなくとも、治験が原因で参加者に健康被害などの不利益が生じた場合には、以下のような補償が提供されます。
- 医療費:治験による健康被害の治療にかかる自己負担分を補填。
- 医療手当:通院の交通費や入院中の雑費などの費用を補填。
- 補償金:死亡や重度の障害が発生した場合に支給。
補償は医薬品副作用被害救済制度に準じて支払われます。詳細は、治験薬に係わる賠償責任保険のご案内をご覧ください。ただし、参加者自身の故意や注意義務違反による健康被害は補償の対象外となるため、注意が必要です。
入院の治験で起こった死亡事故
上述したように、治験は厳格な基準と徹底した安全管理のもとで実施されており、そのリスクは非常に低いとされています。
しかし、稀なケースではありますが、過去には以下のような死亡例も報告されています。
日本で発生した治験の死亡事故
2019年6月、エーザイ株式会社が開発したてんかん治療薬の治験に参加した20代の男性が、電柱から飛び降りて死亡する事故が発生しました。
この薬と類似する薬には「自殺企図」の副作用が確認されており、厚生労働省が治験との因果関係を否定できないと判断したため、健康成人を対象とした新薬治験(フェーズ1)では日本初の死亡例として報告されました。
・事故の経緯
しかし、退院当日に自主的に再来院し、幻覚や幻聴、不眠を訴えました。
医療機関側は、受け答えが明瞭で容態が安定していると判断し、経過観察を続ける方針を選択しましたが、翌朝、男性が電柱から飛び降り、脳挫傷により命を落としました。
フランスで発生した治験の死亡事故
2016年1月、フランスで実施された新薬治験(フェーズ1)中に、パーキンソン病由来の気分障害や疼痛に対する治療薬を投与された被験者6名に重篤な神経系合併症が発生し、そのうち1名が死亡するというショッキングな事故が発生しました。
この治験は、動物実験の段階では特に問題が確認されていませんでしたが、健康な成人を対象とした臨床試験で深刻な被害が発生し、世界的に大きな衝撃を与えました。
なお、この事故についてはフランス当局(ANSM)などにより調査報告が行われ、治験薬の作用機序や投与量設定、初回投与における安全性評価などについて、さまざまな分析と議論が進められています。こうした教訓を踏まえ、治験の安全性を高めるための考え方や運用も、国際的に更新され続けています。
イギリスで発生した治験の事故
死亡事故ではありませんが、2006年3月、イギリスの新薬治験(フェーズ1)で「TG1412」という抗体医薬により発生した事故は、英国製薬史上最悪の治験事故とされています。
この治験では、健康なボランティア被験者8人のうち、実薬を投与された6名がサイトカインストーム(免疫暴走)を起こしました。
投与直後に多臓器不全に陥り、全員が集中治療室に搬送される事態となりました。その後、全員が退院に至ったものの、1名は壊死によって手指を切断するという深刻な後遺症が残りました。

データで見る治験の危険性とリスク
上記のような事例を見ると、「やっぱり治験って危険なんだ…」と思われてしまうかもしれませんが、そうではありません。
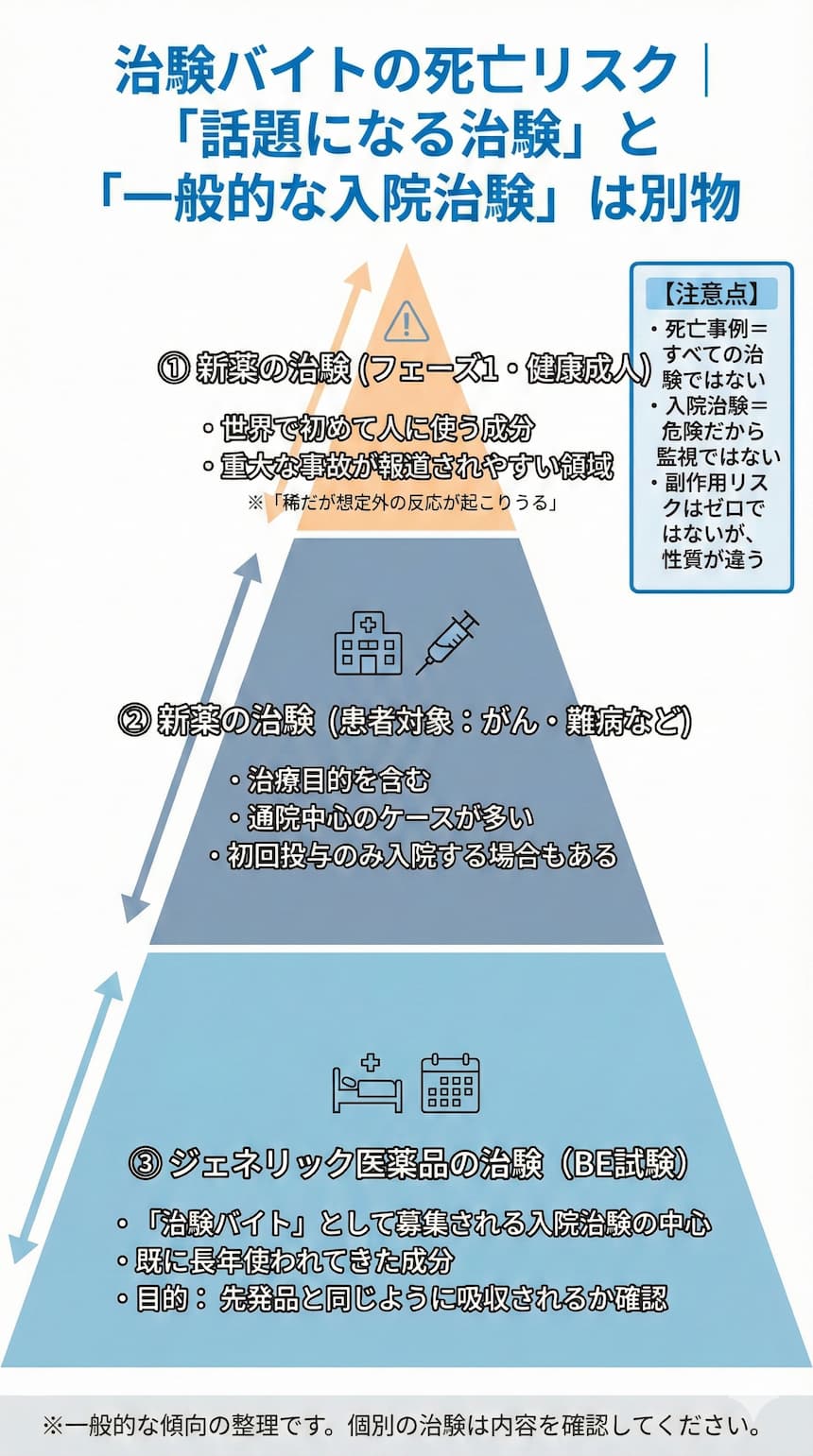
あわせて知っておきたい「リスクの性質」の違い
先ほどご紹介した国内外の死亡事例は、すべて「新薬のフェーズ1(健康成人に初めて投与する段階)」で起きたものです。世界で初めて人に使う「未知の領域」だからこそ、予測しきれないリスクが伴いました。
一方で、いわゆる「治験バイト」として一般的に募集されている入院案件の多くは、ジェネリック医薬品のBE試験(生物学的同等性試験)です。
ニュースで話題になる「死亡事故が起きた治験」と、皆さんが目にする「一般的な募集案件」は、そもそも薬の実績もリスクの性質も異なるものなのです。
もちろん薬である以上、副作用がゼロではありませんが、「治験=すべて同じように命がけ」と考えるのは大きな誤解と言えるでしょう。
一般用医薬品の副作用リスク
厚生労働省のデータによると、平成19~23年度の5年間における一般用医薬品(処方箋なしで購入できる薬)の副作用症例は1,220件に上り、そのうち死亡例は24件(副作用に占める死亡率は約2%)、後遺症が残った例は15件にのぼります。
その中でも、死亡例の半数(12件)は、私たちが日常的に使用する「かぜ薬(総合感冒剤)」によるものでした。
- 一般用医薬品の副作用症例:1,220件
- 死亡例:24件(約2%)
- 風邪薬による死亡例:12件(50%)
これらのデータを単純に治験のリスクと比較することはできませんが、もし治験で同様の事故が発生したら世間を大きく騒がせるニュースになるでしょう。
その背景にあるのは、市販薬が日常生活の一部として受け入れられている一方、治験はその言葉が持つ未知のイメージや「危険な人体実験」といった先入観や話題性があるためです。
高額な報酬が出るのは危険だから?
「治験の報酬が高額なのは、危険だからでは?」と疑問を持つ方もいるかもしれません。
しかし、実際には治験の報酬が高額になる理由は、長時間の拘束と行動制限による負担にあります。
たとえば、入院タイプの治験では、報酬の相場は1泊あたり20,000~30,000円程度です。
金額だけを見ると高額に感じられますが、治験参加中は24時間拘束され、以下のような制限が課されます:
- 外出や面会ができない
- 決まった時間に診察や検査がある
- 入院中の食事は完食しなければならない
- 治験内容により入浴(シャワー)不可の日がある
これらの制限は、治験薬の効果を正確に評価するために必要なものです。このような負担を考慮すれば、たとえ1泊で20,000円の謝礼金が支払われるとしても(1時間あたり約833円)、不自然ではないことがイメージできるのではないでしょうか。
なお、治験で支払われる報酬や謝礼金は「負担軽減費」と呼ばれます。詳しく知りたい方は、下記のリンクをご覧ください。

治験は、新しい薬や治療法の開発を支える重要なボランティア活動ですが、一般的なボランティアとは異なり、「報酬」が得られる点もその大きな魅力のひとつとなっています。 なお、治験で支払われるお金は「謝礼」や「謝礼金」と表現されることもありますが、この記事では「報酬」という言葉で統一して説明します。 ...
治験に参加する意義
治験は「危険」「副作用が多い」といったイメージが先行しがちですが、その多くはデータに基づかない先入観によるものです。
一方で、治験の意義についてもぜひ考えてみてください。私たちが普段何気なく使用している薬は、すべて治験というプロセスを経て開発されています。
こうしている今も、世界中で多くの方が治験に協力し、日本でも年間数万人以上の方が治験に参加しています。そして、その結果として生まれた薬やワクチンが、これまでにどれだけ多くの命を救ってきたかは言うまでもありません。

例えば、現在広く使用されている抗生物質や血圧降下薬、さらには新型コロナウイルスのワクチンも、治験を経て初めて私たちの元に届きました。治験への協力は、医療の進歩に欠かせない貢献であり、未来の命を救うことにつながります。
ぜひ、皆さんには過去に起こってしまった事例を踏まえた上で、治験への参加がもたらす良い面にも目を向けてほしいと思います。
近い将来、治験が「危険なバイト」という偏ったイメージではなく、献血のように広く認知され、命を支えるためのボランティア活動として多くの方に認知されることを願っています。
ぺいるーとでは、治験に参加された方の体験談を掲載しています。治験参加についての生の声を聞きたい方は、引き続きこちらもご覧ください。

「治験の報酬は魅力的だけど、実際に参加した人はどう感じたんだろう?」 治験について詳しく知らないと、「高額=危険なのでは?」と不安に感じる方も少なくありません。さらに、ネット上には不安を煽る情報も多く、余計に心配になってしまうこともあります。 そこで、ぺいるーとでは、実際に治験や健康...
副作用に関する面白い雑学
治験における副作用をより深く理解していただくため、本章ではそのポジティブな側面についてご紹介します。
「治験中に副作用が発覚した」と聞くと、危険なイメージを持ちやすいかもしれません。しかし、副作用とは必ずしもネガティブなものではありません。副作用が新たな主作用として応用され、画期的な薬の誕生につながることもあるのです。
まず、主作用と副作用の違いを整理してみましょう。
- 主作用:その薬に期待する本来の効果
- 副作用:薬に期待する効果以外の働き
例えば、現在広く使用されている発毛剤や睡眠改善薬、さらにはED治療薬も、副作用がきっかけで誕生した薬の一例です。
発毛剤は副作用から生まれた薬
発毛剤の代表例である「ミノキシジル」は、もともと高血圧症治療剤として使用されていました。米国企業が販売した高血圧症治療薬「ロニテン」に、多毛・発毛という副作用が確認されたことが発端です。
副作用の調査を進めた結果、血圧を下げる成分「ミノキシジル」に発毛効果があることが判明しました。これを受け、1988年にミノキシジルを主成分とした発毛剤が開発され、現在では「リアップ」などの製品として広く使用されています。
睡眠改善薬やED治療薬も副作用がきっかけ
副作用が新たな薬の主作用として応用された事例は他にもあります。
- 睡眠改善薬
アレルギー症状を緩和する薬「ジフェンヒドラミン」には、服用後に眠気を催す副作用がありました。この作用を利用して誕生したのが、市販されている睡眠改善薬「ドリエル」です。 - ED治療薬
ED治療薬として有名な「バイアグラ」も、副作用をきっかけに誕生した薬です。もともと狭心症の治療薬として開発されましたが、期待した効果が乏しかったため、治験参加者が薬を返却しない理由を調べたところ、男性機能の改善が確認されました。これがバイアグラ開発の出発点です。
副作用が新たな発見を生む
ある状況では副作用とみなされる作用が、別の状況では主作用として役立つ場合があります。
このように副作用が新薬の開発や既存薬の改良につながるケースは決して珍しくありません。
副作用は「危険」というイメージだけでは語りきれない側面があり、医療の進歩において重要な発見の一端を担っているのです。
治験が不安な初心者におすすめの治験とは?
薬は、大きく分けて新薬(先発医薬品)とジェネリック医薬品(後発医薬品)の2種類に分類されます。
| 医薬品の区分 | 概要 |
| 新薬(先発医薬品) | 従来にはない薬効成分を持つ、新たに開発された医薬品 |
| ジェネリック医薬品(後発医薬品) | 特許期間を終えた新薬と同じ成分で作られた医薬品 |
ジェネリック医薬品は、すでに処方・販売されている薬と同じ成分でつくられており、元となる新薬は特許期間中(実質15年程度)に多くの人々に使用されてきた実績があります。そのため、「すでに安全性が確認されている薬」といえます。
新薬の治験が必ずしも危険というわけではありませんが、初めて治験に参加する方にとって、ジェネリック医薬品の治験は、より安心して参加しやすい選択肢ではないでしょうか。ただし、ジェネリック医薬品も私たちが普段飲んでいるお薬と同様に100%副作用がないというわけではありません。
なぜジェネリック医薬品は治験をするの?
ジェネリック医薬品は、元となる薬と同じ成分で作られているため、治験の必要性に疑問を持つ方もいるかもしれません。
実際には、効能や用法用量は元の薬と変わらないものの、形状や色、添加物に変更が加えられる場合があります。このため、体内での吸収や排泄に違いが生じる可能性があり、それを検証するために治験が必要です。
治験では、既存の薬とジェネリック医薬品を比較し、血中濃度の推移に統計学的な差がないかを確認します。この試験を「生物学的同等性(BE)試験」と呼びます。日本で実施される健康成人を対象とした入院治験の過半数は、この試験に該当します。
ジェネリック医薬品の治験に参加してみたいと思われた方は、以下の記事で入院治験の流れや合格するためのコツをぜひご覧ください。

入院の治験に参加する際、事前の健康診断に合格するためのコツや合格率は、誰もが気になるところです。 この記事では、健康診断に合格するためのポイントや、治験参加までの流れ、入院中のスケジュールについて詳しく解説します。初心者の方でもわかりやすいよう、入院の治験の全体像を余すことなく網羅しました。 ...
また、海外で実施される治験に興味がある方は、条件や報酬、応募の流れをまとめた以下の記事もあわせてご覧ください。

実は、海外で行われる治験の中には日本人が参加できるものもあります。 国内治験と比べて募集件数は少ないものの、海外渡航費や宿泊費が負担されるケースも多く、旅行感覚で参加しながら時には100万円を超えるような高額な謝礼を受け取る方もいるのです。 この記事では、海外治験の条件や参加方法、メリッ...
まとめ
「治験薬だから副作用がある」「危険だから謝礼金が高額である」——こうした意見は、治験の本質を十分に理解しないまま抱かれた先入観に基づくものです。ここまでお読みいただいた方には、世間の治験に対する評価が必ずしも公平ではないことを、少しでもご理解いただけたのではないでしょうか。
治験に対して過度な不安を抱く方もいますが、国内の事例を見ても実際の死亡率や副作用発生率は極めて低いことが統計で示されています。
とはいえ、初めて治験への参加を検討する方にとって、不安が残るのは自然なことです。
そんなときは、まず説明を聞いてみることをおすすめします。治験では、参加前に期待される効果や副作用の内容、その発生確率について、詳細な説明が行われます。「インフォームド・コンセント」と呼ばれるこのプロセスを通じて、理解を深め、納得した上で参加を判断することができます。

現状、日本では治験の参加者が不足しており、それが国内の薬の開発を遅らせたり、薬価の高騰につながる要因ともなっています。「説明を聞いて納得できなければ辞退すればいい」という気軽なスタンスで、治験について前向きに考えていただければ幸いです。
治験は命を救う薬の開発に欠かせない重要なプロセスです。その役割を正しく理解し、治験への参加をポジティブに検討いただけることを心から願っています。
治験について正しく知ったうえで、「自分に合うものがあれば検討してみたい」と感じた方は、現在募集されている入院治験の一覧をご覧ください。
治験の安全性について理解が深まり、「条件が合えば検討してもいい」と感じた方は、現在募集中の治験・モニター情報をご覧ください。
募集情報をいち早く受け取りたい方は、無料の会員登録がおすすめです。





















